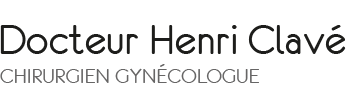Qu'est ce qu'un prolapsus pelvien ?
Un prolapsus, c'est la chute d’un organe ou d’une partie d’un organe, également appelé prolapsus génital et plus couramment "descente d’organe" (vagin, utérus, vessie, rectum).
Cette pathologie assez courante touche plus fréquemment les femmes ménopausées et sa prise en charge devient chirurgicale quand la gène est trop importante.
Normalement, vagin et utérus sont amarrés au pelvis par du tissu conjonctif qui forme une large gaine autour des parois vaginales et par des pseudo-ligaments.
Quand les muscles pelviens s'affaiblissent, ces structures conjonctives lâchent. Le dôme vaginal se déplace vers l'entrée du vagin et parfois le dépasse. La vessie au-dessus, le rectum au-dessous sont de même affectés.
Les symptômes du prolapsus
➤ Pesanteur pelvienne ou vaginale,
sensation de grosseur, de boule qui sort
entre les jambes
➤ Troubles urinaires : perte du contrôle vésical,
fréquentes envies d'uriner, vidange difficile
➤ Infections urinaires à répétition
➤ Troubles digestifs avec difficulté d'évacuation
rectale, parfois perte de contrôle
➤ Plus rarement, douleurs, vaginales,
périnéales, anorectales
➤ Gêne ou insensibilité lors des rapports
sexuels

Un prolapsus génital n'est jamais grave. Il n'y a pas de risque que ça tombe, que ça s'étrangle comme une hernie de l'aine ou que ça fasse très mal ou encore que ça saigne. L'évolution est lentement progressive avec une gène qui va aller en s'aggravant progressivement. Ce n'est jamais une urgence.
Le saviez-vous ?
Seriez-vous surprise d'apprendre que l'on en parle rarement mais qu’une femme sur trois présente un prolapsus pelvien plus ou moins important ?
A 80 ans, plus d'une femme sur 10 a bénéficié d'une intervention pour cure de prolapsus.
Les descentes d'organes peuvent affecter au quotidien la qualité de vie des femmes en limitant leur activité physique et sexuelle. Suivant son importance, le prolapsus peut entrainer une pression pelvienne génante, des douleurs et très souvent des troubles urinaires et rectaux.
Cette anomalie peut être traitée si vous le désirez.
Des solutions chirurgicales existent qui apporteront des résultats à long terme aux femmes souffrant de prolapsus pelvien.
Quels sont les causes du prolapsus ?
➤ vieillissement,
➤ perte du tonus musculaire,
➤ ménopause et déficit
en oestrogène.



Il existe également d'autres facteurs de risques tels que les accouchements par voie basse difficile, l'obésité, antécédents familiaux, des antécédents de chirurgie pelvienne, certaines pathologies comme le diabète ou maladies du tissu conjonctif.
Certaines causes spécifiques entraînant une augmentation de la contraction abdominale, c'est-à-dire la manipulation répétée de lourdes charges, la constipation chronique, la toux peuvent favoriser la survenue du prolapsus.
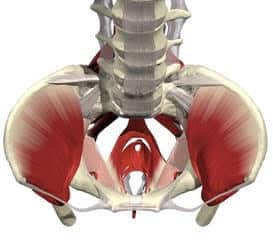
Les différentes formes de prolapsus génital
Quand il y a prolapsus, les organes perdent leur topographie initiale, naturelle, et sont parfois fortement saillants. Il se différencie en fonction de l'organe concerné.
Une femme peut présenter un prolapsus impliquant plusieurs organes.
Dans un prolapsus génital (ou prolapsus pelvien) peuvent être concernés :
La vessie
Le prolapsus vésical ou cystocèle
Quand la portion antérieure ou toit du vagin s'étire ou perd ses attaches pelviennes elle descend, en tournant jusqu'à l'entrée du vagin, en débordant parfois. La vessie qui repose sur le segment antérieur du vagin descend. C'est une cystocèle, l'altération la plus fréquente du plancher pelvien qu'on nomme souvent "descente de vessie".
L'utérus
Le prolapsus utérin
Le prolapsus de l'utérus dans le vagin survient lorsque les amarres pseudo-ligamentaires de l'utérus ont lâché. Les femmes qui n'ont plus d'utérus peuvent présenter un prolapsus du fond vaginal encore appelé prolapsus du dôme vaginal.
Le rectum
Le prolapsus rectal
Quand la face postérieure ou plancher du vagin perd ses attaches, le rectum peut faire saillie dans le vagin formant une "poche" qu'on appelle rectocèle. Cette "boule" peut atteindre l'ouverture du vagin voire la dépasser.
L'intestin grêle
Le prolapsus entérocèle
Dans certains cas, le fond du petit bassin tapissé par le péritoine et contenant l'intestin grêle peut s'insinuer entre le rectum et le vagin atteignant ainsi la vulve. On parle alors d'entérocèle.
Comment diagnostiquer un prolapsus ?
Après un examen pelvien attentif votre médecin recherchera dans vos antécédents médicaux des explications possibles à vos troubles. Il ou elle pourra demander des explorations complémentaires comme une étude urodynamique pour tester la fonction vésicale, des images radiologiques en position assise pour visualiser la position des organes, voire une IRM si vous avez déjà été opérée.
Comment traiter le prolapsus ?
Les femmes porteuses d'un prolapsus pelvien n'ont pas toutes une symptomatologie qui exige un traitement.
Si la qualité de vie est altérée, la chirurgie est le traitement le plus définitif. Mais il est préférable de retarder l'acte chirurgical, si les symptômes sont peu gênants ou si l’incontinence urinaire à l'effort est modérée.
Rééducation périnéosphinctérienne
Basée sur la contraction-relâchement des muscles du plancher pelvien. Elle peut grandement aider une femme souffrant de prolapsus pelvien modéré sans symptômes majeurs ou avec incontinence urinaire à l'effort modérée.
Le pessaire
Est une méthode de contention du prolapsus. Il s'agit le plus souvent d'un anneau introduit dans le vagin. La patiente peut apprendre à le retirer, le nettoyer et le réinsérer. Si elle en est incapable, il lui faudra voir régulièrement tous les 4 à 6 mois un médecin pour changer et contrôler le dispositif. On adjoint souvent au pessaire la prescription d'oestrogènes vaginaux.
La chirurgie pelvienne réparatrice
L'abord est vaginal ou abdominal (laparotomie ou laparoscopie). Le chirurgien repositionne le ou les organes descendus selon le type de prolapsus. Un ou plusieurs défauts vaginaux peuvent nécessiter la pose d’un implant synthétique souple (comme du tulle) entre la vessie et le vagin ou/et le rectum et le vagin.
L'évaluation préopératoire est très importante, elle se doit d’être stricte et exhaustive. Par exemple, une patiente peut avoir un prolapsus d’un organe justifiant dans le même temps opératoire une correction spécifique et le traitement d’une incontinence urinaire d'effort associée.
Comment se déroule l'intervention chirurgicale d'un prolapsus à Nice ?
Après analyse de votre cas et de votre dossier, nous vous proposerons une intervention chirurgicale adaptée à votre prolapsus qui peut le plus souvent se faire par voie vaginale exclusive sans apport de matériel étranger synthétique.
L’avantage de la voie vaginale est représenté par une anesthésie plus légère et un risque opératoire moins grand, une durée d’hospitalisation plus courte.
Le risque par rapport à une intervention par voie coelioscopique avec mise en place d’un treillis synthétique est à une récidive plus fréquente surtout si vos tissus sont très abîmés.
En général il n’y a pas lieu d’ôter l’utérus, mais chaque patiente doit bénéficier d’un traitement personnalisé en fonction des lésions retrouvées lors de l’intervention.
Une préparation soigneuse avant l'intervention est nécessaire et peut comporter :
➤ Une toilette vaginale antiseptique,
➤ Une éventuelle coupe aux ciseaux de longs
poils pubiens et vulvaires,
➤ Un traitement local oestrogénique,
➤ Et enfin un badigeonnage antiseptique du périnée.
Pour un prolapsus, l'intervention elle-même, en fonction des différents gestes effectués, dure de 30 à 60 mn. Elle est faite le plus souvent sous anesthésie combinant une anesthésie locale à longue durée d’action et une anesthésie générale à faible dose.
L'intervention a lieu en position gynécologique et des bas de contention vous seront éventuellement prescrits lors de la consultation d'anesthésie pré-opératoire.
En général, vous sortez du bloc opératoire sans cicatrice visible, sans sonde vésicale et sans mèche intravaginale avec seulement une perfusion pour pouvoir passer des médicaments si vous avez mal.
En quoi cette technique mini-invasive diffère-t'elle d'autres solutions chirurgicales ?
➤ La durée de l'intervention est réduite de moitié par rapport à la chirurgie par voie abdominale,
➤ La durée de l’hospitalisation aussi,
➤ Cette technique préserve l'utérus lorsqu’il n'est pas malade, et le vagin garde sa longueur et sa direction normale.
Quels sont les risques liés au traitement du prolapsus ?
Les complications immédiates sont celles de la chirurgie standard, telles les hémorragies ou les infections qui peuvent parfois nécessiter une reprise chirurgicale. En revanche, des complications secondaires telles qu'une récidive peuvent être favorisées par l'utilisation de vos tissus naturels et non pas des tissus synthétiques.
Hématome
Lors de l'intervention, il est nécessaire de séparer les uns des autres, des organes pelviens (par exemple rectum et vagin) ceci crée un espace où peut se produire un saignement qui si il est important va constituer une poche de sang appelé hématome. En général, il se résorbera tout seul. Exceptionnellement il conviendra de le vider lors de reprise chirurgicale.Fistule
Une fistule est due à une érosion vers les organes de voisinage (vessie, rectum). Elle nécessite une prise en charge spécifique. Ceci n'arrive que de façon tout à fait exceptionnelle.
Récidive
Une récidive est toujours possible mais rare. Il s'agit le plus souvent de la décompensation d'un organe qui n'a pas été traité. Par exemple, on corrige une descente de vessie et 2 ou 3 ans plus tard, c'est le rectum qui descend.En fait le plus souvent les conséquences sont minimes. Votre vagin peut ainsi être un peu plus rigide, voire plus sensible, ceci pouvant générer des douleurs vaginales, périnéales et anales spontanées ou lors des rapports sexuels.
Recommandations pour le retour au domicile suite à une cure de prolapsus
Ces conseils sont destinés à répondre aux questions que vous pourriez vous poser durant votre convalescence
et à résoudre les problèmes que vous pourriez rencontrer.
Sur le plan urinaire
➤ Le jet mictionnel peut être plus lent. Ceci est sans conséquence
et il est essentiel de ne pas pousser pour uriner.
➤ Un sondage vésical intermittent est parfois nécessaire.
Il doit être organisé avec votre chirurgien.
➤ Des brûlures peuvent survenir lors des mictions. Si elles persistent, vous
devez contacter votre médecin traitant ou votre chirurgien. Un examen
bactériologique des urines vous sera sans doute prescrit, il devra
être réalisé avant tout traitement éventuel par un antibiotique.
Sur le plan gynécologique
➤ Il est à noter que l'incision vaginale a été refermée avec des fils résorbables.
Pendant quelques semaines, il est très fréquent d'avoir de légers saignements
et quelques petites pertes qui s'atténueront progressivement sous l'effet de la
toilette. Il n'est pas rare de retrouver des fragments de fils.
➤ Si des pertes plus importantes et surtout malodorantes surviennent, il faut
prendre conseil auprès de votre chirurgien qui prescrira probablement un
traitement antiseptique local et un antibiotique si nécessaire.
➤ Il peut apparaître des ecchymoses au niveau des fesses disparaissant
rapidement après 3 semaines.
Sur le plan digestif
La correction de ce prolapsus peut modifier le fonctionnement du rectum et occasionner temporairement des difficultés pour aller à la selle. En conséquence, votre chirurgien ou votre médecin traitant peut vous conseiller utilement une alimentation adaptée et, si nécessaire, la prise de laxatifs.
Sur le plan général
Vous pouvez ressentir des douleurs au niveau de l'anus, du périnée et dans les fesses. Il ne faut pas hésiter à prendre les antalgiques qui vous ont été recommandés à votre sortie de clinique.
Si les symptômes persistent malgré ce traitement, demandez conseil à votre médecin ou à votre chirurgien.
Votre visite de contrôle post-opératoire aura lieu dans un délai de 4 à 8 semaines.
Précautions à prendre d'ici là...
➤ Eviter les bains et préférer les douches,
➤ Ne pas avoir de rapports sexuels,
➤ Ne pas faire d'efforts trop violents qui augmentent la pression
dans votre abdomen,
➤ Ne pas pousser pour uriner,
➤ Pousser le moins possible pour aller à la selle,
➤ Traiter la constipation post-opératoire éventuelle par des laxatifs
après avis auprès de votre médecin traitant ou de votre chirurgien.
Cette solution est-elle bonne pour moi ?
Cette restauration du plancher pelvien s'applique à presque toutes les patientes qui présentent un prolapsus important avec un retentissement réel sur la vie de tous les jours.
Il n’ y a pas de raison de faire réaliser une intervention si vous n’êtes pas gênée.
Le grand âge, le surpoids, les interventions pelviennes antérieures pour prolapsus ou incontinence à l'effort ne sont pas une contre indication à l’intervention.
Par contre cette intervention ne peut être envisagée chez la femme enceinte et/ou la femme qui désire une nouvelle grossesse.
Seule une consultation chez un médecin spécialisé dans ce type de chirurgie et un examen physique complet vous permettront d’avoir les informations nécessaires pour choisir la solution la plus adaptée à votre cas.
Si vous êtes inquiète...
Dans tous les cas, si vous êtes inquiète, vous pouvez contacter mon cabinet sur Nice au : 04 92 14 83 02
En cas d'urgence
En cas d’urgence vous pouvez joindre :
➤ Soit mon secrétariat au 04 92 14 83 02 (en cas de fermeture un répondeur vous donnera un numéro pour me joindre)
➤ Soit le médecin anesthésiste qui vous a opéré à la Clinique Saint-George de Nice, au 07 66 09 00 25
➤ Soit (si je ne suis pas joignable) le service des urgences de la Clinique Saint-George : 04 92 26 77 77
où jour et nuit un médecin urgentiste et/ou un gynécologue de garde vous conseilleront.
Ce site ne peut sans doute pas répondre à toutes vos interrogations.
Dans tous les cas, n'hésitez pas à poser au chirurgien toutes les questions qui vous viennent à l'esprit.
Un prolapsus, c'est la chute d’un organe ou d’une partie d’un organe, également appelé prolapsus génital et plus couramment "descente d’organe" (vagin, utérus, vessie, rectum).
Cette pathologie assez courante touche plus fréquemment les femmes ménopausées et sa prise en charge devient chirurgicale quand la gène est trop importante.
Normalement, vagin et utérus sont amarrés au pelvis par du tissu conjonctif qui forme une large gaine autour des parois vaginales et par des pseudo-ligaments.
Quand les muscles pelviens s'affaiblissent, ces structures conjonctives lâchent. Le dôme vaginal se déplace vers l'entrée du vagin et parfois le dépasse. La vessie au-dessus, le rectum au-dessous sont de même affectés.